Wenn Hunger und Genuss aus dem Gleichgewicht geraten

Die krankhafte Fettleibigkeit (Adipositas) ist weltweit auf dem Vormarsch. Verstehen lässt sich dieses Phänomen nur mit einem Blick in das Gehirn.
Scientific support: Prof. Dr. Ingo Bechmann
Published: 17.09.2020
Difficulty: easy
- Der Body-Mass-Index (BMI) teilt Gewicht durch das Quadrat der Größe. Übergewicht beginnt mit einem Body-Mass-Index von 25 kg/m², Adipositas mit einem BMI von 30 kg/m².
- Weltweit leben über 1,9 Milliarden Menschen mit Übergewicht, davon über 650 Millionen mit Adipositas. Die Zahlen nehmen seit 30 Jahren zu, vor allem unter Männern, Jugendlichen und Kindern.
- Experten sehen Adipositas als Gehirnerkrankung an. Grund ist ein fehlreguliertes Gleichgewicht (Homöostase) zwischen Energieverbrauch und Nahrungsaufnahme.
- Menschliches Essverhalten hat eine starke soziale und emotionale Komponente. Homöostatisches Essverhalten kann durch hedonistisches (Genuss-) Essverhalten kontrolliert werden.
- Fettgewebe dient der Energiespeicherung, hat jedoch ein Limit. Kann überschüssige Energie in Form von Fett nicht weiter in die Fettzellenaufgenommen werden kommt es zu unterschwelligen Entzündungsreaktionen.
- Die Entzündungsprozesse sind ursächlich beteiligt an Folgeerkrankungen wie Diabetes Typ 2, Arterienverkalkung, Bluthochdruck, Herz-Kreislauferkrankungen, Gelenkstörungen, Asthma, Fettstoffwechselstörungen und Leberverfettung.
- Diäten wirken kurzfristig. Nachhaltig abzunehmen gelingt nur mit langfristiger und konsequenter Umstellung der Ernährungsgewohnheiten.
Der Volksmund sagt, dass Feuer und Wasser gute Diener aber schlechte Herren sind. Für Entzündungsprozesse gilt das auch. Unter dem Wort Entzündung versteht man eine Reihe von Prozessen, die aktiv werden, wenn etwas im Körper aus dem Gleichgewicht gerät. Gleichgültig, ob durch äußerliche Einwirkung wie Keime oder innerliche wie überlastete oder abgestorbene Zellen. Um sie zu entsorgen existiert das Immunsystem. Seine Aktivierung fasst man grob unter dem Wort Entzündung zusammen.
Gefährlich wird dieser Diener, wenn er nicht kurzfristig und lokal beschränkt auftritt, sondern sich dauerhaft zum Herren aufschwingt. Werden von den beteiligten Zellen so genannte proinflammatorische Signalstoffe in geringem Umfang aber über lange Zeit ausgeschüttet, rufen sie unterschwellig Entzündungen hervor. Unterschwellig bedeutet in diesem Fall unbemerkt, weil sie ohne Rötung und Schwellung auskommen und keine Schmerzen verursachen. Dennoch sind sie am Werk. Und lösen andere Prozesse aus, die beispielsweise zu Insulin- und Leptin-Resistenz führen. Sie spielen bei Folgeerkrankungen von Adipositas, allen voran Diabetes Typ 2, aber auch Arterienverkalkung, Bluthochdruck, Herz-Kreislauferkrankungen, Gelenkstörungen, Asthma, Fettstoffwechselstörungen und Leberverfettung, eine große ursächliche Rolle.
Entzündungsprozesse können die Rezeptordichte auf Neuronen und damit ihre Erregbarkeit beeinflussen. So können Einflüsse aus dem Magen-Darm-Trakt dazu führen, dass Nervenzellen dauerhaft erregt sind. Das kann sich über zwischengeschaltete Nervenzellen bis ins Gehirn übertragen und somit selbst hinter einer intakten Blut-Hirn-Schranke Entzündungen hervorrufen. Sie lassen sich im Hypothalamus adipöser Menschen nachweisen. Und weil der Hypothalamus die zentrale Steuerzentrale für allerlei homöostatische Vorgänge ist, kann krankhafte Fettleibigkeit auf diese Art viele unterschiedliche Folgen nach sich ziehen.
Im menschlichen Körper kommen zwei Typen Fettgewebe vor: Das bekannte weiße Fett hat seinen Namen durch die vielen Fetttröpfchen, die ihm eine gelbweiße Färbung verleihen. Es hat drei Hauptfunktionen. Erstens ist es der Hauptspeicherort für Energie. In Mangelsituationen holt der Körper sich Energie aus diesem Gewebe durch Lipolyse in Form des Moleküls ATP zurück. Zweitens dient weißes Fett unter der Haut als Isolator gegenüber der Umgebungstemperatur. Drittens trennt es als viszerales Fett die Organe im Bauchraum voneinander. Die lange vorherrschende Sichtweise, weißes Fett sei hormonell inaktiv, gilt heute als überholt.
Die Zellen des Fettgewebes, die Adipozyten, produzieren und sezernieren eine ganze Reihe von Substanzen, die hormonell oder zytokin wirken, also Wachstum und Differenzierung von Zelltypen beeinflussen. Sie sezernieren Adiponektin und Leptin, die Hungergefühl und Nahrungsaufnahme regulieren. Gemeinsam mit den im Fettgewebe vorkommenden Immunzellen wie Makrophagen und Monozyten schütten die Adipozyten aber auch proinflammatorische Zytokine wie TNF-alpha und Interleukine aus.
Der andere Typ ist das so genannte braune Fett. Bis vor etwa zehn Jahren galt, dass es beim Menschen nur bei Säuglingen auftritt. Heute weiß man, dass auch Erwachsene über braunes Fett verfügen. Seine Farbe hängt direkt mit seiner Funktion zusammen. Braunes Fett beinhaltet in den Zellen weniger und kleinere Fetttröpfchen, die im Zytoplasma verteilt sind, dafür deutlich mehr Mitochondrien als weiße Fettzellen. Und das Gewebe ist ungleich stärker von Blutgefäßen durchzogen, was auch zur rotbräunlichen Färbung beiträgt. Dieser Fettgewebetyp kann aktiv Wärme erzeugen und an den Organismus abgeben. Er ist auch der Grund, warum Babys bei Kälte nicht zittern. Sie haben noch zu wenige Muskeln, um zittern zu können und produzieren Wärme durch ihr Fettgewebe.
Macht die Art des Fettes den Unterschied? Der Gedanke liegt nahe, dass die Körper zu Fettleibigkeit neigender Menschen überschüssige Kalorien in den weißen Langzeitspeichern ablegen. Während dünne Personen sie durch mehr braunes Fett eher in Wärme umwandeln. Wen wundert's, dass das braune Fettgewebe in den Fokus einer möglichen Adipositastherapie geriet. Allerdings ist bis heute unklar, ob braunes Fettgewebe für das Körpergewicht beim erwachsenen Menschen überhaupt eine Rolle spielt, und wenn ja, wie wichtig diese Rolle ist. Für die Behandlung von Übergewicht spielt braunes Fett daher bis auf Weiteres keine Rolle.
Was hat ein Artikel zu Übergewicht auf "dasgehirn.info" zu suchen? Falls Sie aus Versehen hier gelandet sind: Selbstoptimierung und Superfoods bleiben Ihnen erspart. Hier geht es darum, wieso erstmals in der Geschichte mehr Menschen an Über- als an Unterernährung leiden. Und wie es sein kann, dass Lebensmittel Leben verkürzen. Die Antwort auf die letzten beiden Fragen wird auch die erste beantworten.
Beginnen wir mit Definitionen. Der Körper-Masse- oder Body-Mass-Index gibt Auskunft darüber, ob ein Mensch unter-, normal- oder übergewichtig ist. Er teilt Masse durch das Quadrat der Größe: BMI=kg/m2. Über einem BMI von 25 gelten Menschen als übergewichtig, Adipositas beginnt ab einem BMI von 30. Der Autor verteilt 85 Kilogramm auf 1,84 Meter, er ist mit seinem BMI von 25,1 zur eigenen Überraschung leicht übergewichtig. Doch Prof Dr. Martin Heni, wissenschaftlicher Koordinator des Instituts für Diabetesforschung und Metabolische Erkrankungen an der Universität Tübingen, betont, dass einfache Zahlen nicht das Problem sind. Es ist unser komplexes Verhalten. Genau dieses Verhalten gerät bei immer mehr Menschen in Schieflage. Die Weltgesundheitsorganisation WHO zählte 2016 1,6 Milliarden Menschen mit Übergewicht. 650 Millionen davon galten als adipös.
Nahrungsaufnahme und Energieverbrauch passen nicht zusammen
In Deutschland sind laut einer Studie des Robert-Koch-Instituts (RKI) aktuell mehr als die Hälfte der Erwachsenen übergewichtig, fast ein Viertel adipös. Laut WHO und RKI steigen die Zahlen seit zwanzig Jahren stetig an. Mit weitreichenden Auswirkungen. Übergewichtige Menschen leiden an psychosozialen Folgen wie sozialer Diskriminierung sowie an verringerter Lebensqualität und Selbstwertgefühl. Noch schwerwiegender sind biologische Folgen. Übergewicht trägt zu diversen Erkrankungen bei. Kurz gesagt senkt Fettleibigkeit die Lebenserwartung. (Siehe Kasten: Entzündungsprozesse.)
Der Endokrinologe und Diabetologe Heni erklärt, dass Übergewicht entsteht, wenn "Nahrungsaufnahme und Energieverbrauch nicht zusammenpassen". Wir müssen uns nicht mehr körperlich anstrengen, um an Brot, Braten oder Bratling zu kommen. Warum essen wir mehr, als wir brauchen? Verantwortlich ist das Gehirn, wie Martin Heni betont: "Die meisten Wissenschaftler gehen heute davon aus, dass Adipositas eine Gehirnerkrankung ist."
Zwei Arten von Essverhalten
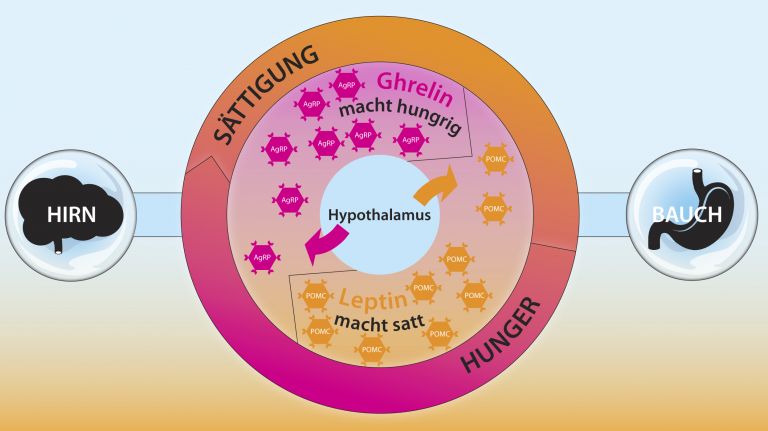
Es gibt zwei Arten von Essverhalten. Das homöostatische Essverhalten stellt ein Gleichgewicht zwischen Hunger und Sättigung ein und hält das Körpergewicht aufrecht. Im Idealfall hören wir auf zu essen, wenn mechanische und chemische Reize aus dem Magen-Darm-Trakt dem Gehirn signalisieren, dass der Magen voll ist und im Inhalt ausreichend Glukose, Aminosäuren und Fette vorhanden sind. Vereinfacht gesagt kommt dafür aus dem Pankreas Insulin, aus der Schleimhaut des Dünndarms Neuropeptide und aus den Fettzellen oder Adipozyten Leptin. Diese Signalstoffe regulieren, wie die Substrate verwertet werden, indem sie an Rezeptoren ihre Zielzellen binden und dort Stoffwechselvorgänge bewirken. Und sie binden an Insulin- und Leptin-Rezeptoren von Neuronen im Magen-Darm-Trakt. Deren Signale erreichen zuerst Zentren im verlängerten Rückenmark (Medulla oblongata), unter anderem den Nucleus tractus solitarii. Er ist synaptisch eng mit zwei Teilen des Zwischenhirns verschaltet, dem Thalamus und dem Hypothalamus. Der Hypothalamus reguliert viele homöostatische Vorgänge im ganzen Körper, und über die erwähnte Verschaltung auch die Nahrungsaufnahme. Je mehr Insulin und Leptin, umso satter der Mensch. Eigentlich. Denn satt sein und Sättigung spüren sind zwei verschiedene Dinge.
Mikroben als heimliche Influencer
Auch das in den letzten Jahren viel diskutierte Mikrobiom spielt für Essverhalten und Sättigung eine Rolle. Die kleinen bakteriellen Helfer in uns erhalten ihren Anteil an der Nahrung, und sie versorgen uns mit Stoffen, die wir alleine nicht bilden könnten. Es gibt Hinweise darauf, dass sie auch Substanzen ausschütten, die das Verhalten modifizieren. In Nagern lässt sich die Nahrungsaufnahme direkt beeinflussen, indem man die beteiligten Peptide spritzt. Allerdings ändert sich das Mikrobiom mit jeder Mahlzeit. Es ist noch unverstanden, wie sich das auf das Körpergewicht auswirkt. Denn Menschen sind keine Nager.
Uns kommt ein zweites System in die Quere. Es regelt das hedonistische Essverhalten und ist ungleich komplizierter als das homöostatische. Hedonismus bedeutet soviel wie Genuss. Der Begriff bezieht sich auf die starke soziale und damit erlernte Komponente menschlichen Essverhaltens. Es interagiert im Gehirn mit anderen Prozessen wie Belohnung und Emotionen. Die Regulierung hedonistischen Essverhaltens beinhaltet das limbische System, den präfrontalen Cortex und dazwischen komplexe neuronale Schaltkreise, deren Rolle noch nicht endgültig geklärt ist. Im Ergebnis kann das hedonistische System, das gar nicht an der Homöostase beteiligt ist, das homöostatische System kontrollieren. Geruch, Erwartung, selbst die Vorstellung der Lieblingsspeise kann Sättigungsprozesse überspielen.
Recommended articles
Krankheitsursache: fehlregulierte Homöostase
Hier zeigt sich, dass Adipositas ebenso wie die Magersucht biologische und psychologische Ursachen hat. Beide Krankheiten beruhen auf einer fehlregulierten Homöostase. Und die ist erlernt. Tatsächlich hat sich gezeigt, dass Gehirne adipöser Menschen auf die Sättigungssignale Insulin und Leptin weniger sensibel reagieren. Die Menschen merken zu spät, dass sie satt sind und essen über das Maß hinaus.
Das haben sie auch der Plastizität ihrer Zellen zu verdanken. Plastizität beschreibt die Fähigkeit eines Systems, sich an veränderte Umweltbedingungen anzupassen. Es erlaubt zu lernen. Aber manchmal lernt das System eine falsche Lektion. Sind Insulin- und Leptin-Konzentrationen nach einer Geburtstagskuchenorgie kurzfristig erhöht, ist das unproblematisch. Findet die Sause täglich statt, sind Signalwirkstoffe dauerhaft erhöht und ihre Zielneurone dauerhaft erregt. Um nicht an Übererregung einzugehen, regulieren die Nervenzellen die verantwortlichen Rezeptoren herunter. So entsteht eine Insulin- bzw. Leptin-Resistenz, die bei den meisten adipösen Menschen vorliegt. Der Körper passt sich auch diesem Zustand an und regelt die Produktion der Signalstoffe hoch. Bis er das nicht mehr kann. Erst wenn die Beta-Zellen in der Bauchspeicheldrüse die Insulinproduktion nicht weiter hochregulieren können, entsteht Diabetes (Link zu Text 2). Die Frage, warum nicht alle adipösen Menschen eine Diabetes entwickeln, beantwortet der Diabetologe Heni mit diesem System: "Entscheidend ist dann die Fähigkeit der Bauchspeicheldrüse, auf die Insulin-Resistenz zu reagieren".
Diese Fähigkeit ist uns nur zu einem kleinen Teil in die Wiege gelegt. DAS Adipositas-Gen gibt es nicht. Stattdessen zählt das Weißbuch Adipositas über 600 Erbanlagen auf, die darauf einen Einfluss haben können. Auch epigenetische Faktoren, also Umwelteinflüsse, die die Ablesbarkeit von Genen beeinflussen, spielen einzeln betrachtet eher eine untergeordnete Rolle. Es sei denn, sie vollziehen ihr Werk bereits im Mutterleib. Dort findet die so genannte fötale Programmierung statt. Faktoren wie Mangel- oder Überernährung haben Einfluss auf die Entwicklung. Ist der Fötus in einer sensiblen Entwicklungsphase Überernährung ausgesetzt, kann dies dazu führen, dass die Betazellen in der Bauchspeicheldrüse dauerhaft fehleingestellt werden. Das zeigt auch, wie Krankheiten wie Diabetes angeboren sein können, ohne durch Gene vererbbar sein zu müssen. Weil die Anpassungsfähigkeit auch fehlerhafte Anpassung ermöglicht, noch bevor wir geboren sind.
Niedrigschwellige Entzündungen im Fettgewebe
Auch das Fettgewebe spielt eine Rolle. Davon gibt es zweierlei Typen: braunes und weißes Fett (siehe Kasten). Weißes Fett reguliert den Fettstoffwechsel und speichert Energie. Für ersteres schütten die Fettzellen oder Adipozyten Hormone wie Leptin oder Adiponectin aus. Für letzteres nehmen sie Fett in sich auf. Bis nichts mehr reingeht. Dann laufen die Speicherzellen über und das Fett lagert sich an, wo es nichts zu suchen hat. Zwischen den Zellen, irgendwo im Gewebe, wo es Immunzellen wie Monozyten und Makrophagen aktiviert. Sie schütten gemeinsam mit den Adipozyten Stoffe aus, die niederschwellige Entzündungsprozesse bewirken. So befördern sie Insulin- und Leptinresistenz und spielen eine ursächliche Rolle bei der Entstehung von Diabetes Typ 2 und anderen Folgeerkrankungen (Siehe Kasten: "Entzündungsprozesse").
Wie soll man einem solch komplexen, emotional gesteuerten und in unsere Biologie eingeprägten System mit einer Diät beikommen? Wenn die Gründe für Übergewicht in veränderten Gehirnprozessen liegen, müsste eine kausal wirkende Therapie auch dort angreifen. Was Diäten nicht tun. Zwar schaffe es Heni zufolge fast jeder Mensch durch eine Diät kurzfristig abzunehmen. Aber "was kaum jemand schafft, ist das niedrige Körpergewicht langfristig zu halten. Diäten sind im Alltag selten langfristig umsetzbar, und der Drang des Organismus, in alte Verhaltensmuster zurück zu fallen, extrem stark". Nur wer Ess- und Lebensgewohnheiten nachhaltig verändert, wird sein Idealgewicht halten können. Dazu können Ernährungsberatungen ebenso beitragen wie verhaltenstherapeutische Maßnahmen, medikamentöse Therapien und in gravierenden Fällen gar chirurgische Maßnahmen. Beim Stichwort Idealgewicht kommt der Mediziner noch einmal auf die BMI Einteilung zurück: "Epidemiologische Studien zeigen zwar immer wieder, dass starkes Unter- oder Übergewicht langfristig ungünstig auf die Gesundheit wirkt. Es leben aber nicht diejenigen aus der Mitte des Normmaßes am längsten, sondern die leicht Übergewichtigen. Das biologische Ideal liegt also vielleicht etwas über einem BMI von 25."
Der Autor hat also noch Spielraum und kann sich nun mit gutem Essen sättigen. Und belohnen.
Zum Weiterlesen:
- Physiologie des Menschen. hg. von Robert Schmidt, Florian Lang, Manfred Heckmann. Springer Heidelberg (2010).
- Weißbuch Adipositas - Versorgungssituation in Deutschland. Silvia Klein, Simon Krupka, Susan Behrendt, Alexandra Pulst, Hans-Holger Bleß. Medizinisch Wissenschaftliche Verlagsgesellschaft Berlin (2016). URL: https://www.iges.com/presse/2016/weissbuch-adipositas/e14613/e14614/attr_objs14616/Weissbuch_Adipositas_Klein_et_al_ger.pdf